Obtener un diagnóstico preciso que identifique la causa subyacente del dolor, y no se limite a los síntomas, es importante para orientar el tratamiento.
Como base del proceso de diagnóstico, el paciente proporciona una descripción detallada de los síntomas y la historia clínica. A partir de esta información, el médico suele tener una idea general del origen del dolor del paciente.
In This Article:
Historial del paciente
Un historial médico completo es una importante herramienta diagnóstica.
Antes de iniciar un examen físico, se pedirá al paciente que facilite información sobre los síntomas y los antecedentes médicos. Las preguntas suelen incluir:
Información sobre los síntomas actuales
¿El dolor mejora o empeora en determinados momentos del día, como al despertarse o después de trabajar? ¿Hasta dónde se extiende el dolor? ¿Hay otros síntomas al mismo tiempo, como debilidad o entumecimiento? ¿Cómo es el dolor: continuo, agudo, tirante, sordo, caliente, punzante?
Nivel de actividad
¿La persona lleva un estilo de vida más activo o más sedentario? Por ejemplo, ¿su trabajo implica permanecer sentado a un escritorio o de pie en una cadena de montaje durante largos períodos? ¿Con qué frecuencia la persona hace ejercicio?
Hábitos de sueño
Por regla general, ¿cuántas horas duerme el paciente? ¿Qué postura prefiere para dormir? ¿Qué tipo o calidad de colchón y almohada utiliza el paciente?
Postura
¿Qué tipo de postura le resulta cómoda o incómoda? ¿El paciente suele sentarse erguido o encorvado?
Lesiones
¿La persona ha sufrido alguna lesión recientemente? ¿Ha habido alguna lesión en el pasado que pueda ser relevante ahora?
Las respuestas a estas preguntas proporcionan al médico una imagen más completa de la vida diaria del paciente, indicando posibilidades más específicas de lumbalgia. La historia clínica suele ser la herramienta más poderosa para encontrar un diagnóstico.
Exploración física
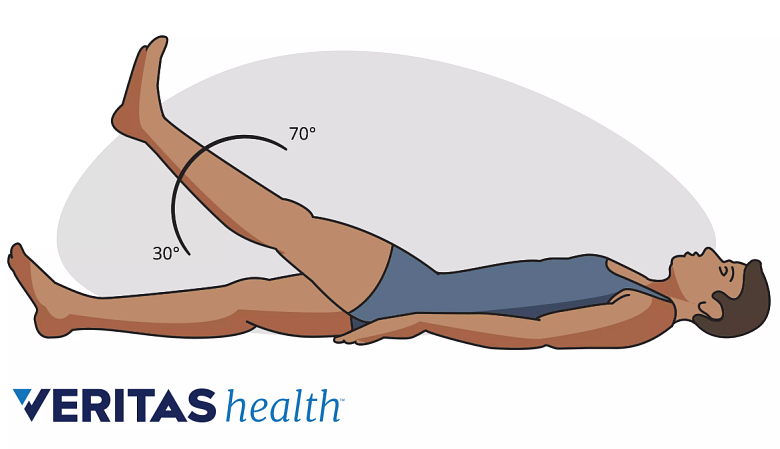
Una prueba positiva de elevación de la pierna recta puede indicar la presencia de una hernia discal.
El objetivo de una exploración física es reducir aún más las posibles causas del dolor. Una exploración física típica para el dolor lumbar incluye alguna combinación de los siguientes pasos:
Palpación
Un médico palpará con la mano (también llamada palpación) la zona lumbar para localizar espasmos musculares o tensión, zonas sensibles o anomalías articulares.
Examen neurológico
El diagnóstico incluirá probablemente un examen motor, que implica el movimiento manual de extensión y flexión (movimiento hacia delante y hacia atrás) de la cadera, la rodilla y el dedo gordo del pie, así como el movimiento del tobillo. Un examen sensorial incluirá probablemente la comprobación de la reacción del paciente al tacto ligero, un pinchazo u otros sentidos en la parte inferior del tronco, los glúteos y las piernas.
Prueba de amplitud de movimiento
Es posible que se pida al paciente que se doble o gire en determinadas posiciones. Estas actividades se realizan para buscar posiciones que empeoren o recreen el dolor, y para ver si ciertos movimientos están limitados por el malestar.
Prueba de reflejos
Se comprobarán los reflejos del paciente en las piernas para evaluar los reflejos debilitados y la disminución de la fuerza muscular. Si los reflejos se encuentran disminuidos, es posible que una raíz nerviosa no esté respondiendo como debería.
Prueba de elevación de la pierna
Se pide al paciente que se acueste boca arriba y levante una pierna lo más alto y recto posible. Si esta prueba de elevación de la pierna recrea el dolor lumbar, se puede sospechar la existencia de una hernia discal.
Por lo general, el médico puede diagnosticar la lumbalgia basándose en la información obtenida de la historia clínica y la exploración física, y no es necesario realizar más pruebas.
Pruebas de diagnóstico por imagen
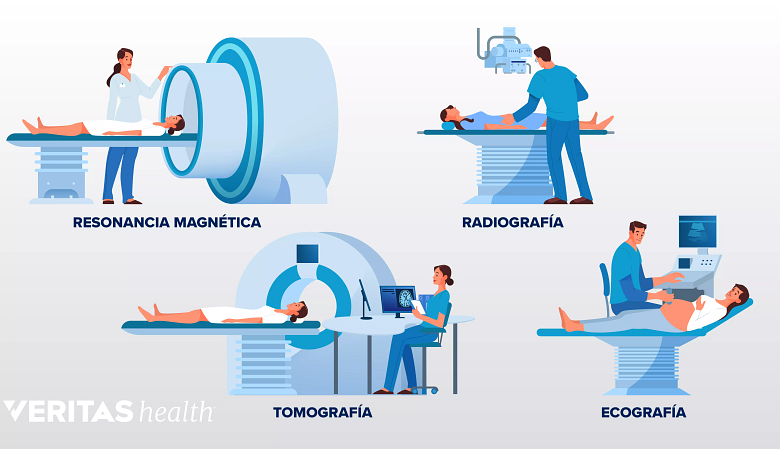
Se pueden usar varias técnicas de imagen para identificar la causa del dolor lumbar.
A veces es necesario realizar una prueba de diagnóstico por imagen para obtener más información sobre la causa del dolor de un paciente. Una prueba de imagen puede estar indicada si el dolor del paciente es intenso, no se alivia en dos o tres meses y no mejora con tratamientos no quirúrgicos.
Estas son algunas de las pruebas de imagen más comunes:
Las radiografías se utilizan para observar los huesos de la columna vertebral. Muestran anomalías, como artritis, fracturas, espolones óseos o tumores.
Una tomografía computarizada/mielograma proporciona una imagen en sección transversal de la columna vertebral. En una tomografía computarizada (tomografía computarizada), se envía una radiografía a través de la columna vertebral, que una computadora recoge y reformatea en una imagen tridimensional. Esta imagen detallada permite a los médicos observar de cerca la columna vertebral desde distintos ángulos. A veces se realiza un mielograma junto con una tomografía computarizada, en el que se inyecta un colorante alrededor de las raíces nerviosas para resaltar las estructuras vertebrales y dar más claridad a la imagen.
Una resonancia magnética proporciona una imagen detallada de las estructuras de la columna vertebral sin utilizar la radiación que requieren las radiografías. Una resonancia magnética puede detectar anomalías en los tejidos blandos, como músculos, ligamentos y discos intervertebrales. También se puede utilizar una resonancia magnética para localizar desalineaciones o sobrecrecimiento articular en la columna vertebral.
Los estudios de inyección son inyecciones fluoroscópicas dirigidas de anestésicos locales y esteroides en estructuras anatómicas específicas. Son útiles para confirmar el origen del dolor. Se utilizan en el diagnóstico, junto con la rehabilitación, y se consideran predictivos de los resultados quirúrgicos.
A veces los médicos saben cuál es la causa del dolor lumbar, pero no exactamente dónde se produce, por lo que se utiliza una prueba de imagen para localizar el origen de forma más específico. Las pruebas de imagen también se utilizan para los pacientes que van a tener una cirugía para ayudar a los médicos y los cirujanos hacer un plan para el procedimiento.