Das Rückenmark beginnt an der Basis des Gehirns, verläuft durch die gesamte Hals- und Brustwirbelsäule und endet typischerweise im unteren Bereich der Brustwirbelsäule.
Das Rückenmark verläuft nicht durch die Lendenwirbelsäule (unterer Rücken). Nachdem das Rückenmark in der unteren Brustwirbelsäule endet, verlaufen die Nervenwurzeln der Lenden- und Sakralebene wie ein "Pferdeschwanz" vom unteren Ende des Marks ab (als Cauda equina bezeichnet) und verlassen die Wirbelsäule.
Da die Lendenwirbelsäule kein Rückenmark enthält und viel Platz für die Nervenwurzeln bietet, verursachen selbst schwerwiegende Zustände – wie ein großer Bandscheibenvorfall – in der Regel keine Paraplegie (Verlust der motorischen Funktion in den Beinen).
In diesem Artikel:
Anatomie des Rückenmarks und der spinalen Nervenwurzeln
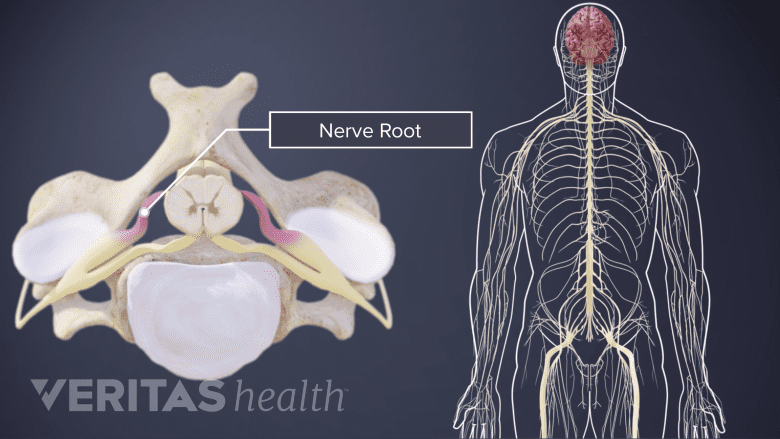
Spinale Nervenwurzeln zweigen von beiden Seiten des Rückenmarks ab.
Das Rückenmark kann entsprechend den davon abzweigenden Nervenwurzeln in Segmente unterteilt werden. Es gibt insgesamt:
- 8 zervikale Spinalnerven
- 12 thorakale Spinalnerven
- 5 lumbale Spinalnerven
- 5 sakrale Spinalnerven
- 1 kokzygealer Spinalnerv
Bei den meisten Wirbelsäulensegmenten verlaufen die Nervenwurzeln durch den knöchernen Kanal, und auf jeder Ebene tritt ein Paar Nervenwurzeln aus der Wirbelsäule aus.
- Nervenwurzeln der Halswirbelsäule. Im Hals wird die Nervenwurzel nach dem unteren Segment benannt, zwischen dem sie verläuft (z.B. C6-Nervenwurzel am C5-C6-Segment).
- Nervenwurzeln der Lendenwirbelsäule. Im unteren Rücken wird der Nerv nach dem oberen Segment benannt, zwischen dem er verläuft (z.B. L4-Nervenwurzel am L4-L5-Segment).
Reizung der Spinalnerven durch einen Bandscheibenvorfall

Ein Bandscheibenvorfall kann das Rückenmark oder die spinale Nervenwurzel komprimieren.
Der Nerv, der zur nächsten Ebene verläuft, überquert eine schwache Stelle im Bandscheibenraum, weshalb Bandscheiben dazu neigen, direkt unter der Nervenwurzel vorzufallen.
- Zervikale Bandscheibenvorfälle (im Hals) neigen dazu, den C6-Spinalnerv zu reizen, der am spinalen Segment C5-C6 austritt.
- Lumbale Bandscheibenvorfälle (im unteren Rücken) neigen dazu, den L4-Spinalnerv zu reizen, der am spinalen Segment L4-L5 austritt.
- Thorakale Bandscheibenvorfälle (im oberen Rücken) sind seltener als im Hals oder unteren Rücken, kommen jedoch vor.
Manchmal verursacht ein Bandscheibenvorfall nur Bein- oder Armschmerzen, aber keine Kreuz- oder Nackenschmerzen, und kann zunächst als Problem mit dem Bein oder Arm des Patienten verkannt werden.
- Armschmerzen bei einem zervikalen Bandscheibenvorfall sind meist von Taubheitsgefühl/Kribbeln begleitet und strahlen bis in die Finger aus.
- Beinschmerzen bei einem lumbalen Bandscheibenvorfall verlaufen gewöhnlich unterhalb des Knies, möglicherweise bis zum Fuß, und können von Taubheitsgefühl oder anderen neurologischen Symptomen begleitet werden.
Siehe Beinschmerzen und Taubheitsgefühl: Was könnten diese Symptome bedeuten?
Das Wesentliche über einen eingeklemmten lumbalen Spinalnerv

Die Nervenwurzeln L5 und S1 sind einem höheren Risiko für Reizung oder Kompression ausgesetzt.
Die zwei am häufigsten eingeklemmten Nerven im unteren Rücken sind L5 und S1.
- Eingeklemmter Nerv am spinalen Segment L5-S1. Der L5-Nerv versorgt die Muskeln, die den Fuß und die große Zehe anheben; eine Kompression dieses Nervs kann daher zu Schwäche dieser Muskeln führen. Das Taubheitsgefühl bei L5 verläuft über den Fußrücken.
- Eingeklemmter Nerv am spinalen Segment S1-S2. Eine Kompression des S1-Nervs kann zu Schwäche des großen Gastrocnemiusmuskels in der Wade führen, was Schwierigkeiten beim Abstoßen des Fußes verursacht, zusammen mit Taubheitsgefühl an der Außenseite des Fußes. Die S1-Nervenwurzel ist auch für den Achillessehnenreflex verantwortlich (Beklopfen der Achillessehne lässt den Fuß nach unten gehen), daher weist ein Verlust dieses Reflexes auf eine S1-Kompression hin.
Das Wesentliche über einen eingeklemmten zervikalen Spinalnerv

Verschiedene Symptome werden durch die Kompression verschiedener Nervenwurzeln verursacht.
Die meisten zervikalen Pathologien führen zur Einklemmung der C6- oder C7-Nervenwurzeln im Hals, obwohl manchmal auch die C5- oder C8-Nerven eingeklemmt werden können.
Je nachdem, welche Nervenwurzel eingeklemmt ist, sind folgende Symptome wahrscheinlich:
- Eingeklemmter Nerv bei C5. Dies kann Schulterschmerzen, Deltamuskelschwäche und möglicherweise ein kleines Taubheitsgefühl in der Schulter verursachen. Bei der körperlichen Untersuchung kann der Bizepsreflex des Patienten abgeschwächt sein.
- Eingeklemmter Nerv bei C6. Dies kann Schwäche der Bizeps- und Handgelenkstrecker sowie Schmerzen/Taubheitsgefühl verursachen, das den Arm bis zum Daumen hinunterläuft. Bei der körperlichen Untersuchung kann der Brachioradialisreflex (Mitte des Unterarms) abgeschwächt sein.
- Eingeklemmter Nerv bei C7. Dies kann Schmerzen/Taubheitsgefühl verursachen, das den Arm bis zum Mittelfinger hinunterläuft. Bei der körperlichen Untersuchung kann der Trizepsreflex abgeschwächt sein.
- Eingeklemmter Nerv bei C8. Dies kann Handfunktionsstörungen verursachen (dieser Nerv innerviert die kleinen Handmuskeln). Schmerzen/Taubheitsgefühl können zur Außenseite der Hand (kleiner Finger) ausstrahlen und dessen Reflex beeinträchtigen.
Lesen Sie mehr über Zervikale Spinalnerven
Heilung nach einem eingeklemmten Nerv

Nerven können Wochen bis Monate zur Heilung benötigen.
Der Nerv besteht aus einer langen Zelle vom unteren Rücken oder Hals bis zum Fuß oder zur Hand, weshalb die Nerven langsam heilen. Die Nerven heilen von oben nach unten, und je nach Ausmaß der Schädigung zum Zeitpunkt der Nerveneinklemmung kann die vollständige Heilung Wochen bis Monate dauern.
Die Behandlung einer Nervenkompression zielt darauf ab, die Schmerzen zu lindern und dem Nerv zu ermöglichen, von selbst zu heilen. Nerven benötigen sowohl Entzündung als auch Druck, um schmerzhaft zu sein; daher kann entweder die Linderung der Entzündung oder des Drucks die Schmerzen beseitigen.

